Uterine arteriovenöse Malformation
InhaltsverzeichnisDefinition
Uterine AV-Malformationen sind seltene, potenziell lebensgefährliche, abnormale Verbindungen zwischen den intramuralen Ästen der Aa. Uterinae und dem myometrialen Venenplexus ohne zwischengeschalteten Kapillarbett. Der arterielle Druck wird in das venöse System direkt umgeleitet, was zu einer erhöhten Flussgeschwindigkeit führt. AV-Malformationen können in der Adoleszenz wie auch postmenopausal auftreten. Durchschnittsalter der Frauen bei Diagnose ist 30 Jahre.
In der Literatur wurden bisher nur wenige hundert Fälle beschrieben. Da viele Patientinnen asymptomatisch sind, besteht wahrscheinlich eine hohe Dunkelziffer.
Ätiologie
- erworben
- postoperativ (Curettage, Sectio, Myomektomie)
- schwangerschaftsbedingt (Schwangerschaft, Abort, Sectio-Narben-Schwangerschaft, gestationsbedingte Trophoblasterkrankungen (GTD)
- präexsistirende pathologische Prozesse (Infektion, Endometriose, Diethylstilbestrol Exposition)
- neoplasiebedingt (Endometrium-Karzinom, Zervix-Karzinom, GTD)
- angeboren (selten) - durch gestörte Gefässentwicklung in der Embryogenese
Klinik
- Asymptomatisch (Grosszahl)
- Symptomatisch
- persistierendes pathologisches Blutungsmuster/Blutungsstörungen (Spotting, Menorrhagien, postkoitale Blutungen) bis zu kreislaufrelevanten lebensbedrohlichen Blutungen (5-15%)
- Unterbauchschmerzen
- Dyspareunie
- Vaskuläres Steal-Phänomen, gefolgt von kongestiver Herzinsuffizienz
Differentialdiagnosen
Restmaterial, hypervaskularisierter Polyp, Leiomyome, Hämangiome, GTD
Diagnostik
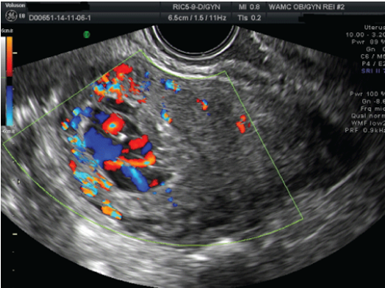
- TVUS: ohne Farbdoppler als tubuläre oder schwammige, echoleere bis hypoechogene Bereiche im Myometrium, verdicktes Myometrium
- Farb- und Spektraldoppler: erhöhte Flussgeschwindigkeit im Niederdruckgefässsystem (RI 0.25-0.55), verminderte Pulsatilität und erhöhte Flussgeschwindigkeit der Aa. Uterinae
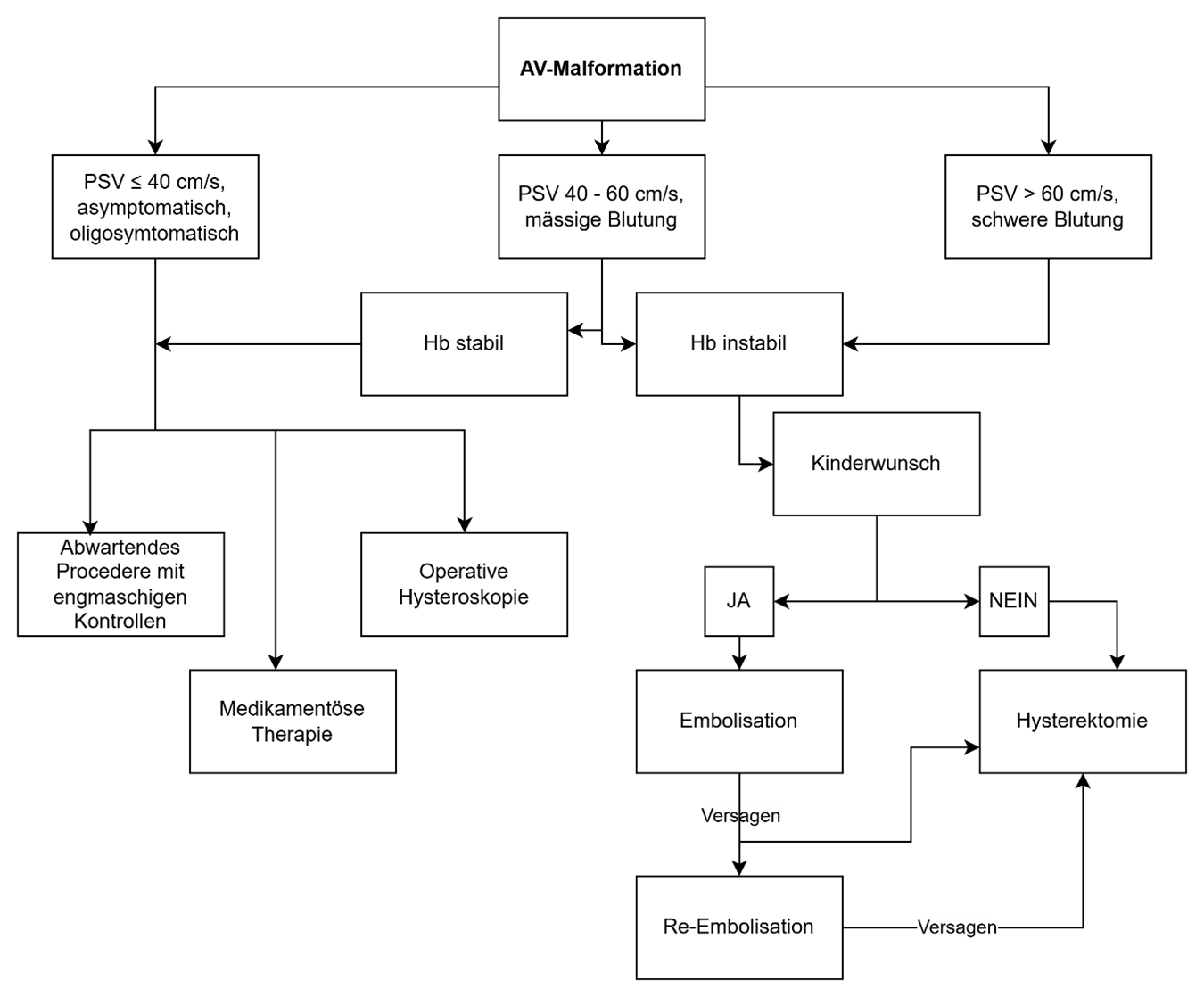
- PSV: (peak systolic velocitiy) als Prognoseparameter:
- PSV < 40 cm/s: Spontanremission möglich
- Zwischen 40-60 cm/s: Regression oder Progression möglich
- PSV > 60 cm/s: Progression, Spontanremission unwahrscheinlich
- Hydrosonographie/Hysteroskopie
- CTA/MRA
- Digitale Substraktions-Angiographie (DSA): Goldstandard (teuer und invasiver)
Bild 1: Sonographisch hypervaskularisierter Befund in Uterus (3)
Therapiemöglichkeiten
Es besteht kein Therapie-Konsensus. Die Therapie soll individuell, Klinik-basierend, je nach Grösse/PSV der AVM sowie Wunsch nach Fertilitätserhalt erfolgen.
- abwartendes Vorgehen, Spontanremission (in der Literatur zwischen 30-50% beschrieben)
- transarterielle selektive Embolisation (Methode der Wahl bei symptomatischen Patientinnen mit Wunsch nach Fertilitätserhalt (Erfolgsrate 60-90%))
- mögliches Postembolisationsyndrom
- Risiken: Lungenembolie durch Einschwemmen von Material in das venöse System, selten Schmerzen, Nekrose der perianalen Haut, uterovaginale oder rektovaginale Fisteln (genaues Risiko für Komplikationen unbekannt)
- Zusammenhang zwischen IUWR, Abort, Frühgeburtlichkeit, PPH vermutet
- ggf. Reembolisation nötig, ggf. Hysterektomie
- definitive Therapie: Hysterektomie
- operative Hysteroskopie
- medikamentöse Therapie bei hämodynamisch stabilen Patientinnen mit Kinderwunsch (in gewissen Studien Erfolgsrate bis zu 90%, die Evidenz noch gering)
- gnRH-Analoga; zB. Leuprorelin 3,75 mg i.m. alle 4 Wochen für 3–6 Monate
- Progesteron; zB. MPA: 10 mg 2× tgl. oder Dienogest: 2 mg 1× tgl.
- MTX; Single Dosen oder wöchentliche Dosen
- Tranexamsäure
- Kombinierte orale Kontrazeptiva
Quellen
- Yoon DJ, Jones M, Taani JA, Buhimschi C, Dowell JD. A systematic review of acquired uterine arteriovenous malformations: Pathophysiology, diagnosis, and transcatheter treatment. Am J Obstet Gynecol. 2016;214(2):187–196.
- Sridhar D, Vogelzang RL. Diagnosis and treatment of uterine and pelvic arteriovenous malformations. Endovascular Today. 2018;17(1):73–77.
- Timor-Tritsch IE, Haynes MC, Monteagudo A, Khatib N. Uterine vascular malformations: diagnosis, treatment, and clinical outcomes. Am J Obstet Gynecol. 2016;215(3):290.e1–290.e9.
- Tarney CM, Torrealday S, Parker J. Uterine arteriovenous malformations and its imitators: Is there a role for hysteroscopy? Obstet Gynecol Cases Rev. 2015;2(8):068.
- Vogelzang RL, Nemcek AA, Skrtic Z. Uterine Arteriovenous Malformations: Primary Treatment with Therapeutic Embolization. J Vasc Interv Radiol. 1991;2(4):517–522.
- Habte R, Yosef A, Bedaiwy M. Medical management of uterine arteriovenous malformation: A case series. European Journal of Obstetrics&Gynecology and Reproductive Biology. 2022 Jul;274:48-55.
- Hebbar S, Kramadhari H, Sharma R, Bhat R, Shah K. Uterine arteriovenous malformation: A retrospective study from a tertiary center in southern Karnataka. F1000Research. 2025;14:554.
- Jeerakornpassawat D, Tantipalakorn C, Sirilert S, Tongsong T. Sonographic features of uterine arteriovenous malformation: A case series. Diagnostics. 2024;14(9):873.
- Rosen A, Chan WV, Matelski J, Walsh C, Murji A. Medical treatment of uterine arteriovenous malformation: A systematic review and meta-analysis. Fertil Steril. 2021;116(4):1107–1116.
- Yoon DJ, Al-Taani J, et al. A systematic review of acquired uterine arteriovenous malformations: Pathophysiology, Diagnosis and Transcatheter Treatment. AJP Rep. 2016 Mar;6(1):e6–e14.
- Laue J, Luigi R. Uterine arterio-venöse Malformationen: eine Fallserie aus Bern. Im Bild. 2019;32–36.
- Calzolari S, Cozzolino M, Castellacci E, Dubini V, Farruggia A, Sisti Giovanni. Hysteroscopic Management of Uterine Arteriovenous Malformation
Autorenschaft: M. Ceyhan, S. Vesnic
Autorisiert: S. Meili
KSW-Version: 1.0, 12/2025
