Postmenopausale Blutung (Postmenopausale AUB)
Inhaltsverzeichnis- Definition / Klassifikation
- Differenzialdiagnosen
- Diagnostisches Vorgehen mit Fokus auf die Postmenopause
- Management postmenopausale Blutung in Abhängigkeit von der Häufigkeit, der Einnahme von HT und der Endometriumdicke
- Therapie-Optionen
- Quellen
Eine postmenopausale Blutung (PMP-Blutung) ist per Definition eine abnorme uterine Blutung (AUB).
Der Hauptartikel zu den AUB ist hier zu finden.
Definition / Klassifikation
- eine postmenopausale Blutung ist jegliche Blutung nach der Menopause
- die wichtigste Indikation zur Abklärung von AUB in der Postmenopause ist der Beweis oder der Ausschluss von Malignität
- jede postmenopausale Blutung bedarf einer gynäkologischen Abklärung, ABER nicht jede postmenopausale Blutung bedarf einer operativen Intervention
- Es kann gesagt werden, dass sich ein Endometriumkarzinom zu 90% mit einer Blutung manifestiert, aber nur 9% der postmenopausalen Blutungen ein Endometriumkarzinom zugrunde liegt
- grundsätzlich gilt es, wie bei der prämenopausalen AUB, an praktisch die gleichen Ursachen zu denken
Differenzialdiagnosen
| Koagulopathien |
Von-Willebrand-Syndrom Faktormangel (zB. FVIII, FIX) Thrombozytenfunktionsstörung |
| Infektion |
Zervizitis Endomyometritis fistelnde Divertikulitis oder Karzinomerkrankungvon benachbarten Organen |
| Strukturell |
Atrophie Adenomyose Myome Malignität/CIN/Endometriumhyperplasie Polypen Ektopieblutung |
| Iatrogen |
Antikoagulantien Hormontherapie Tamoxifen |
| Varia |
Östrogenproduzierende Tumore Adipositas mit rel. Östrogenüberproduktion |
Diagnostisches Vorgehen mit Fokus auf die Postmenopause
- Anamnese: Häufigkeit des Vorkommens der Blutung, Trauma, GV vorangehend, mit Schmerzen assoziiert, Hinweise auf Gerinnungsstörung, Medikamenteneinnahme (Gerinnungs-beeinflussende Medikamente; Tamoxifen, HT, Steroide), Familienanamnese
- BMI: >30 und <35 2.6 fach erhöhtes EM-Ca Risiko
>35 4.7 fach erhöhtes EM-Ca Risiko; vergl. mit BMI <25 (Shaw et al., 2016) - Spekulum/ggf. Kolposkopie: Hinweis auf Cervixkarzinom, Polypen/Myome in statu nascendii
ev. Pap-Entnahme, ev. Biopsie, Nativ, Abstrichentnahme - Bimanuell: Schmerzen, Raumforderung
- Digitalrektale Untersuchung: vor allem bei konkreten Hinweisen auf ein Karzinom oder bei V.a. Blutung ab ano (nicht vaginal)
- Ultraschall: Hinweise auf organische Genese (Polyp, Myom); Beurteilung Endometrium nach IETA s.u.; V.a. Malignom im Bereich Zervix/Uterus? Hinweis auf Malignom ausgehend von benachbarten Organen (Blase, Rektum); Ovarien: Tumore (solide Tumore wie Granulosazelltumore können hormonellen Einfluss auf das Endometrium haben und so zu Blutungsstörungen führen); Hinweise auf Adenomyosis uteri
- Hydrosonographie: Bei V.a. Polyp oder intracavitäres Myom
zusätzliche Abklärungen je nach Bedarf:
- Labor: je nach Blutverlust Blutbild, je nach Fragestellung Gerinnungsstatus
- Ggf. Pipelle der Cornier;
CAVE: ein negatives Ergebnis schliesst ein Endometriumkarzinom nicht aus - HSC/Curettage
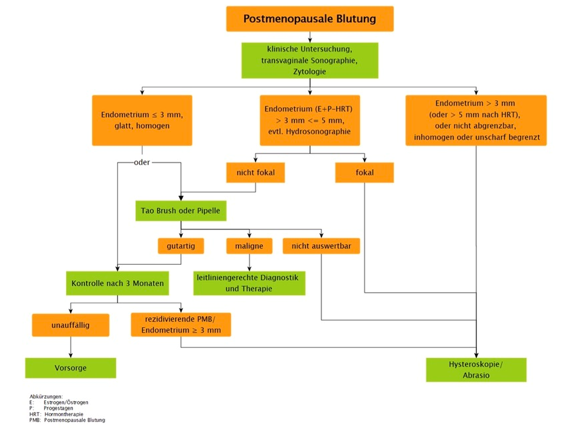
Management postmenopausale Blutung in Abhängigkeit von der Häufigkeit, der Einnahme von HT und der Endometriumdicke
- TVUS ist kein geeignetes Screening Tool für Endometriumkarzinom in asymptomatischen, postmenopausalen Patientinnen (ohne Blutung)
- rezidivierende postmenopausale Blutungen sind unabhängig von den Untersuchungsbefunden (auch bei unauffälligem Endometrium) grundsätzlich invasiv abzuklären (HSC/Curettage)
- Endometrium <= 4mm hat >99% negativen prädiktiven Wert für Endometriumkarzinom
- bei einmaliger postmenopausaler Blutung ist das Vorgehen abhängig von der Endometriumdicke mit oder ohne HT
- ohne HT: Abklärung mittels (ev. vorgängig Pipelle) HSC/Curettage ab Endometrium von 5mm (>= 5mm)
- mit HT, Endometrium < 8mm, keine Abklärung nötig; falls Endometrium >= 8mm, Abklärung nötig
- Ein Endometrium >= 4mm als Zufallsbefund in postmenopausalen Patientinnen soll nicht routinemässig invasive Abklärungen triggern, ein individualisiertes Assessment inkl. RF und FA ist angemessen
- Bei asymptomatischen, postmenopausalen Patientinnen sollte eine histologische Abklärung bei einem Endometrium >= 11mm erfolgen
- Serometra: Flüssigkeitsansammlung im Cavum uteri
- Wenn das Endometrium≤ 3 mm sowie die intrauterine Flüssigkeit echoleer erscheint dann keine operative Abklärung nötig
- Wenn das Endometrium > 3 mm und Unregelmässigkeiten der Dicke sowie eine nicht ganz echoleere Struktur der Flüssigkeit zeigte dann operative Abklärung nötig
Therapie-Optionen
- kein Malignitätsnachweis: in der Regel keine weiteren Massnahmen
- Bei funktionellen Blutungsstörungen unter HT ggf. HT pausieren bis zum Blutungsstopp oder Primolut N 3x/d für 10 Tage; Wiederbeginn nach Blutungsstopp
- Bei Karzinomnachweis richtet sich die Therapie nach dem jeweiligen Karzinom und Stadium
Endometriumkarzinome nach Endometriumablation
- Die Endometriumablation als Behandlungsoption bei starken Menstruationsblutungen
- Amenorrhoisches Menstruationsmuster und der Entwicklung intrauteriner und intrazervikaler Verwachsungen
- Inzidenz vom Endometriumskarzinom 0.0-1.6 %.
- In 71 % war die vaginale Blutungen das erste Symptom. Bei 22 % mit Pelvic Pain
- TVUS nach Endometriumablation- nicht schlüssig
- Keine Verzögerung bei der Diagnose von Endometriumkarzinomen nach Endometriumablation
Algorithmus zum Vorgehen bei Blutungen bei peri- bzw. postmenopausalen Frauen
https://www.leitlinienprogramm-onkologie.de/fileadmin/user_upload/LL_Endometriumkarzinom_Langversion_4.01.pdf
Quellen
Clarke et al 2018: Association of Endometrial Cancer Risk With Postmenopausal Bleeding in Women: A Systematic Review and Meta-analysis, JAMA 2018
Crosbie et al 2010; Body mass index, hormone replacement therapy, and endometrial cancer risk: a meta-analysis
Dynamic monitoring of menopause hormone therapy and defining the cut-off value of endometrial thickness during uterine bleeding. Sheng et al.: 2016
Alcázar, Juan Luis et al. “Risk of endometrial cancer and endometrial hyperplasia with atypia in asymptomatic postmenopausal women with endometrial thickness ≥11 mm: A systematic review and meta-analysis.” Journal of clinical ultrasound : JCU vol. 46,9 (2018): 565-570. doi:10.1002/jcu.22631
Takacs, Peter et al. “Echogenic endometrial fluid collection in postmenopausal women is a significant risk factor for disease.” Journal of ultrasound in medicine : official journal of the American Institute of Ultrasound in Medicine vol. 24,11 (2005): 1477-81. doi:10.7863/jum.2005.24.11.1477
Oderkerk, Tamara J et al. “Endometrial cancer after endometrial ablation: a systematic review.” International journal of gynecological cancer : official journal of the International Gynecological Cancer Society vol. 32,12 1555-1560. 5 Dec. 2022, doi:10.1136/ijgc-2022-003866
Autorenschaft: M. Gellen, C. Becker
Autorisiert: S. Meili
KSW-Version: 2.0, 03/2026
