Hyperandrogenämie
InhaltsverzeichnisDefinitionen
- Hyperandrogenämie: Nachweis erhöhter Androgenspiegel
- Hyperandrogenismus: verstärkte Androgenwirkung am Endorgan (Akne, Alopezie, Hirsutismus), kann mit normalen Androgenspiegeln einhergehen!
- Hirsutismus: männliches Behaarungsmuster bei der Frau, dicke Terminalhaare in den androgensensitiven Körperregionen
- Hypertrichose: vermehrte geschlechterspezifische Behaarung, Wachstum feiner, meist heller Haare am ganzen Körper, z.B. Unterarme, Unterschenkel, Sakralregion (Ursachen z.B. Anorexia nervosa, Medikamente usw.)
- Virilisierung: „Vermännlichung“, z.B. Klitorishypertrophie (definiert als Glans-Länge >10mm), Zunahme der Muskelmasse, tiefe Stimme, frontale Glatze
Ätiologie
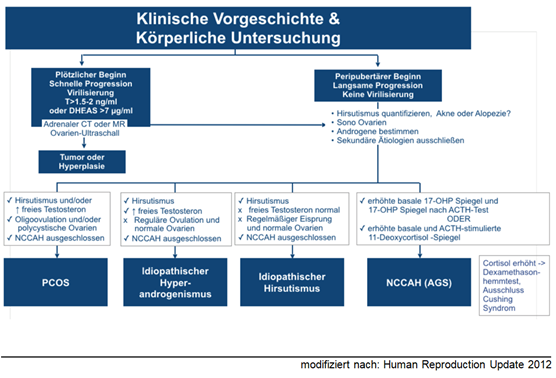
- PCOS (70-95%) Ausschlussdiagnose
- Idiopathischer Hyperandrogenismus (10-20%)
- Adrenaler Enzymdefekt, sog. late-onset adrenogenitales Syndrom = AGS (1-10%)
- Androgenproduzierende Tumore (0-2%)
- Cushing Syndrom (<1%)
- Hyperprolaktinämie (<1%)
- Akromegalie (<1%)
- Exogen zugeführte Androgene/Steroide (<1%)
- Ovarielle Hyperthekose (einzelne Fallberichte)
In Kindheit prämature Adrenarche (Scham/Achselbehaarung, Schweissgeruch, Akne) durch:
- Isolierte prämature Adrenarche: bei Adipositas häufiger
- Zentrale Pubertas praecox
- Adrenale/ovarielle Tumore
- Kongenitale Nebennierenhyperplasie
- Exogen zugeführte Androgene (zumeist akzidentell)
Diagnostik
Basisdiagnostik
(frühzyklisch, Androgene variieren zyklusabhängig, ausser DHEAS)
Modifizierter Ferriman-Gallwey-Score
- >4-6 (abhängig von Ethnizität)
- Stärkerer Hirsutismus in Middle Eastern, Hispanic and Mediterranean
- Milderer Hirsutismus in East Asians und Kaukasierinnen
- Ausmass des Hirsutismus korreliert nicht mit dem Ausmass der Androgenerhöhung!
Alopezie (Ludwig Score)
- Ursächlich oft vermehrte 5alpha-Reduktase-Aktivität und erhöhtes DHT
Akne
Freier Androgenindex (FAI)
- FAI = [Testosteron in ng/ml x 347] \ [SHBG in nmol/L]
- Online Rechner verfügbar, unser Labor gibt Testosteron in nmol/L an => muss daher zuerst umgerechnet werden
- Referenzwert:
20-49 Jahre 0.3-5.6% normal
>50 Jahre 0.2-3.6% normal
- Interpretation:
- Erhöhung SHBG mit Erniedrigung FAI durch Östrogene, Lebererkrankungen (Zirrhose, Hepatitis), Medikamente, Schwangerschaft
- Erniedrigung SHBG und Erhöhung FAI durch Adipositas, Hyperinsulinämie, Akromegalie, nephrotisches Syndrom, Glukokortikoide
- Messung von freiem Testosteron (bioverfügbares) und totalem Testosteron sollte massenspektrometrisch/chromatographisch erfolgen
- Totales Testosteron stabiler als freies Testosteron
- Testosteron lipophil, 60% im Plasma gebunden an SHBG, 30-40% an Albumin
- nur 2% ungebundenes Testosteron (=biologisch wirksam)
Androstendion und DHEAS
- wichtigste Marker der adrenalen Hyperandrogenämie, da DHEAS zu 90% aus der Nebenniere kommt
- Bei 10% der Patientinnen die einzige Abnormalität
Erweiterte Basisdiagnostik
- 17-OH-Progesteron (frühzyklische Bestimmung)
- Indikation ACTH-Test:
- 17-Hydroxyprogesteronspiegel von >2.5 ng/ml
- 17-Hydroxyprogesteronspiegel von > 1.5 ng/ml und Testosteronkonzentration von >0.9 ng/ml und/oder DHEAS- Spiegel von >3 μg/ml
- Cortisol
- Falls erhöht Dexamethason-Kurztest zum Ausschluss Cushing-Syndrom
- Suppression Cortisol durch Dexamethason nicht möglich => V.a. Cushing-Syndrom und weitere Abklärungen diesbezüglich
- Testosteron
- Initial über 1.5-2.0 ng/ml oder DHEAS über 7 μg/ml bzw. rasch progrediente Androgenisierung Bildgebung zum Ausschluss androgenproduzierender Tumor des Ovars oder der NNR
- Prolaktin: Hyperprolaktinämie als seltenen Grund für Hirsutismus ausschliessen
ACTH-Test
- Zuweisung in Kinderwunsch- und Hormonsprechstunde
- Durchführung in Follikelphase, da Interpretationsprobleme in der Lutealphase durch physiologisch erhöhtes Progesteron
Durchführung ACTH-Test
- Morgentliche Blutentnahme: Cortisol, 17-OHP
- Verabreichung von Synacthen (1 Amp. Synacthen à 0,25 mg i.v.)
- 2. Blutentnahme nach 60 Minuten: Cortisol stimuliert, 17-OHP
- Interpretation: Ein Anstieg des 17-OHP um mehr als 2.5ng/ml => molekulargenetische Abklärung
Genetische Abklärung
- Genetische Beratung zwingend (durch den betreuenden Facharzt innerhalb des Fachgebietes möglich)
Kostengutsprache stellen
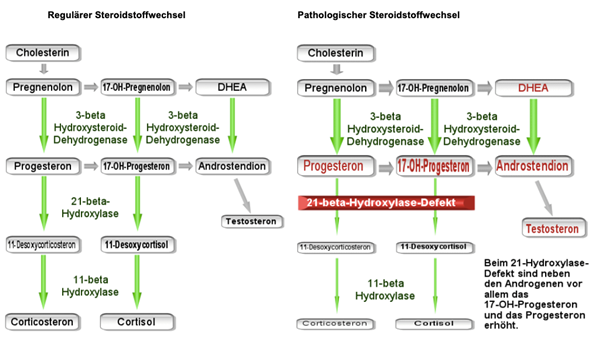
Steroidstoffwechsel
Zusammenfassung Diagnosealgorithmus
Die vier häufigsten Erkrankungen beim Hirsutismus
1. PCOS
2. Idiopathischer Hirsutismus
- normale Androgenspiegel, normale Zyklen und normale Ovarien Ausschlussdiagnose!
3. Late-onset adrenogenitales Syndrom (AGS), auch genannt: NCCAH (non-classical congenital adrenal hyperplasia)
- Zahlreiche Mutationen im CYP21A2-Gen beschreiben
- 10 Mutationen treten bei 90% der AGS Patientinnen auf
- Oft heterozygoter Carrier-Status
- Häufigster Enzymdefekt für AGS ist der 21-Hydroxylase-Mangel
- Klassisches AGS: Prävalenz 1:7000- 1:15'000, keine bzw. nur minimale Restaktivität des Enzyms, weibliche Feten mit Virilisierung des äusseren Genitale, in 75% mit Salzverlustsyndrom, erhöhte Androgenkonzentration, verminderte Kortisol- und Aldosteronkonzentration
- Nicht-klassisches AGS (late onset): Prävalenz 1:1000 in Mitteleuropa und USA, 1:27 unter aschkenasischen Juden, Restaktivität des Enzyms von bis zu 50%
4. Androgen sezernierende Tumoren am Ovar oder in der NNR
- z.B. Sertoli-Leydig-Zell-Tumoren, Granulosa-, Hiluszelltumoren
- Ausschluss mittels Sonographie, CT, MRI
- am häufigsten in der Menopause
- rasche Progredienz (typischerweise < 1 Jahr)
Therapien
nach Ätiologie
- PCOS
-
Idiopathischer Hirsutismus
- Primär mechanische Verfahren
-
Idiopathischer Hyperandrogenismus
- Symptomatische Behandlung je nach Hauptproblematik
- Late onset AGS
Ohne Kinderwunsch
- Antiandrogene KOK
- CAVE: keine drospirenonhaltigen Kontrazeptive (YAZ, Yasmin…), aufgrund Aldosteron-antagonistischem Partialeffekt
- Ggf. zusätzlich 0.25 mg Dexamethason bzw. 5 mg Prednisolon vor dem Zubettgehen -> Senkung der hypophysären ACTH-Ausschüttung und Reduktion der adrenalen Androgenausschüttung (strenge Indikationsstellung)
Mit Kinderwunsch
- Oft liegt heterozygoter oder compound-heterozygoter Enzymdefekt des CYP21A2-Gens vor, daher genetische Beratung und Abklärung des Kindsvaters bzgl. Carrier-Status
- Sofern Frau heterozygot und Partner ohne Mutation keine weitere Abklärung oder Therapie notwendig
- ggf. Prednisolon 5mg zur Nacht zur Senkung der Androgenkonzentration, nicht plazentagängig, Behandlung kann in SS fortgesetzt werden, verminderte Rate an Fehlgeburten in diesem Kollektiv, engmaschige Kontrollen! (strenge Indikationsstellung)
- In Schwangerschaft: ggf. Umstellung auf Dexamethason-Therapie kann bei weiblichen Feten die Virilisierung des äusseren Genitales verhindern, ist plazentagängig. Wenn in Pränataldiagnostik Nachweis männlicher Fet, oder nicht betroffener/heterozygoter weiblicher Fet kann die Therapie beendet werden, oder wenn indiziert wieder auf Prednisolon umgestellt werden (CAVE: strenge Indikationsstellung, interdisziplinärer Therapiefestlegung).
Symptomatische Behandlung
Hirsutismus
- Mechanische Verfahren der Haarentfernung: Epilieren, Laser, Wachsen, chem. Depilation
- Fotodokumentation Gesicht => für Kostengutsprache an Krankenkasse
- Vaniqa (Eflornithin Creme)
- 1/3 der Patienten spricht sehr gut an, 1/3 mäßig gut und 1/3 überhaupt nicht
- Der Effekt geht 8 Wochen nach Absetzen der Therapie wieder verloren
- Medikamentöse Therapie (KOK, antiandrogene KOK, antiandrogenes Monogestagen) bei Persistenz über 6 Monate ggf. zusätzlich Antiandrogene, hier zwingend gesicherte Antikonzeption, da teratogenes Potential (männlicher Pseudohermaphroditismus!)
Alopezie
- Orale Antiandrogene (z.B. Androcur), ggf. in Kombi mit E2 zur Zyklusstabilisierung
- Topisch: Minoxidil-haltiges Haarwasser
- Wirkeintritt nach 6-12 Monaten zu erwarten
- Ggf. Finasterid
Akne
- Antiandrogene KOK
- Lokalmassnahmen: Retinoide, topisch antimikrobielle Substanzen
Antiandrogene KOK
- Dienogest (DNG) z.B.: Valette®, Qlaira
- Drospirenon (DSP) z.B. Yasmin®, Yasminelle®, Yaz® bzw. Generika mit 30 bzw. 20 μg EE + 3 mg DSP
- Chlormadinonacetat (CMA) z.B. Belara®, Belarina® bzw. Generika mit 30 bzw. 20 μg EE + 2 mg CMA
- Cyproteronacetat (CPA) z.B. Diane- 35® bzw. Generika mit 35 μg EE + 2 mg CPA
Andere Anti-Androgene Threrapie
- Cyproteronacetat z.B. mit E2 kombiniert als Diane 35, oder Androcur 5-10 mg/d
- Spironolacton: synthetischer Aldosteronantagonist, kompetitive Hemmung der Androgenrezeptoren, 5-alpha Reduktasehemmung, off label use, 100 mg/d, sichere Antikonzeption zwingend (teratogen)
- Finasterid: 5-alpha Reduktasehemmer, 2.5-7.5 mg/Tag, sichere Antikonzeption zwingend
- Flutamid: dosisabhängige Androgenrezeptorhemmung, off label use, 250-750mg/d, CAVE: hepatotoxisch, engmaschiges Monitoring nötig
Literatur
- Der Gynäkologe Nr 12, pp 891-902, 2015
- Uptodate; Evaluation of perimenopausal women with hirsutism 30.03.2020
- Gynäkologische Endokrinologie, 3. Auflage, Ludwig
- Escobar-Morreale et al. Human Reproduction Update, Vol.18, No.2 pp. 146–170, 2012
- https://www.yorkhospitals.nhs.uk/our-services/a-z-of-services/lab-med/test-directory/clinical-biochemistry/free-androgen-index/
- Defining hyperandrogenaemia according to the free androgen index in Chinese women: a cross-sectional study. Clin Endocrinol (Oxf). 2012 Sep;77(3):446-52. doi: 10.1111/j.1365-2265.2012.04395.x.
Autor: L. Gabriel
Autorisiert: F. Götze
KSW Version: 2.0, 09/2024
