Hyperprolaktinämie
InhaltsverzeichnisÄtiologie
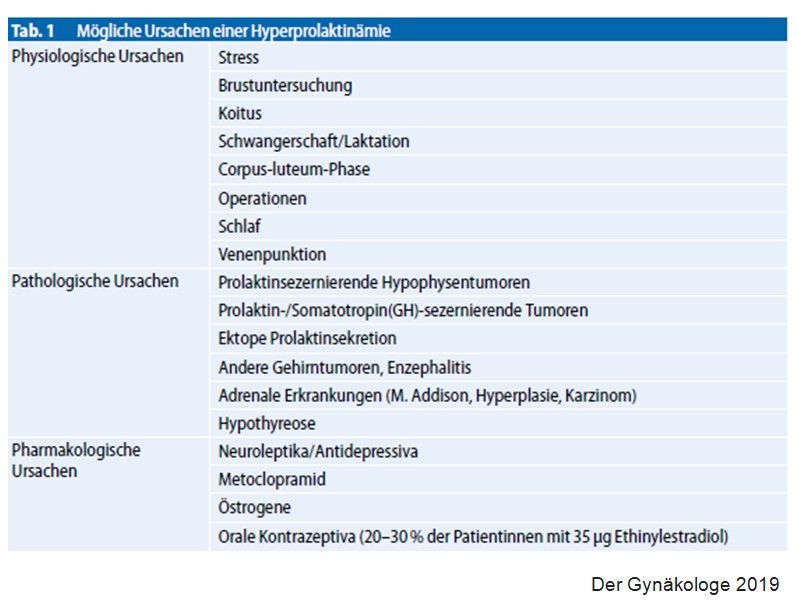
Viele Einflussfaktoren:
Klinik
- Galaktorrhoe
- Zyklusstörungen
- Androgenisierung
- Osteoporose: Osteoporoserisiko bei Hyperprolaktinämie 4,5-fach erhöht
Ein erhöhtes Prolaktin ohne klinische Symptome besitzt keine klinische Relevanz (Cave: unerfüllter Kinderwunsch!). Bei einem erhöhten Prolaktinwert müssen physiologische Einflussfaktoren und die Einnahme einer Prolaktin-steigernden Medikation erfragt, sowie eine Hypothyreose ausgeschlossen werden.
Interpretation
- Prolaktinwert > 25 µg/l (> 530 mU/l): Hyperprolaktinämie
- Prolaktinwert > 50 µg/l (> 1.060 mU/l): Hyperprolaktinämie mit Tumorverdacht
- Prolaktinwert > 250 µg/l (> 5.300 mU/l): (Makro-)Prolaktinom wahrscheinlich
Beachte:
- Circadianer Rhythmus
- Vd.a. Makroprolaktin: PEG-Fällung (im KSW standardmässig bei erhöhtem Wert)
- Hook-Effekt: Verdünnung
Therapie
Indikationen für die Behandlung mit Dopaminagonisten bei Hyperprolaktinämie
- Galaktorrhoe
- Östrogenmangel
- Sterilität
- Prolaktinom
- Tumorwachstum während der Schwangerschaft
- Akromegalie mit Begleithyperprolaktinämie
Beachte:
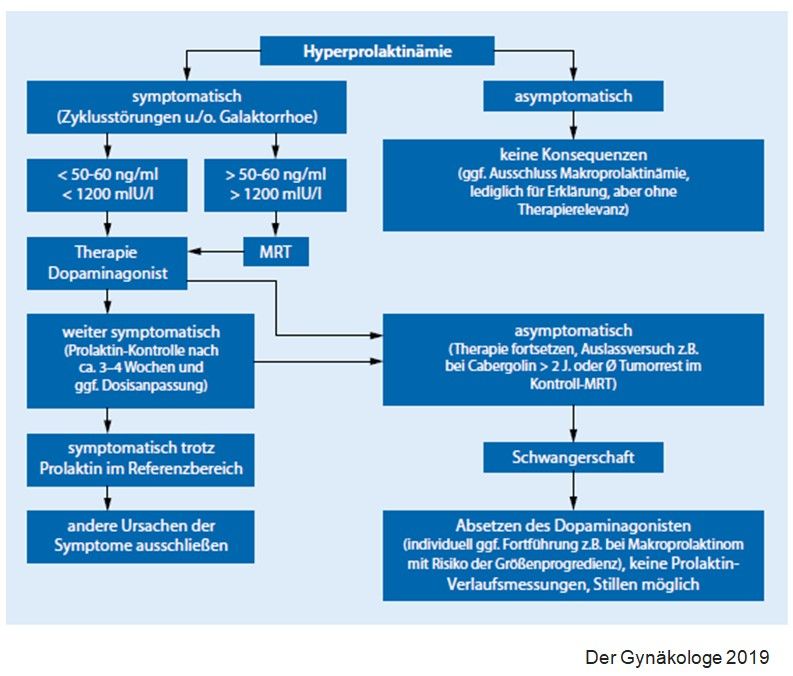
- Bei einer klinischen Symptomatik und einem Prolaktinwert < 50 µg/l (<60ng/ml bzw. <1200 mIU/) kann primär mit einer Prolaktin-hemmenden Medikation begonnen werden. Die Dosierung orientiert sich am Verlauf der klinischen Symptomatik (Eintreten einer Eumenorrhö, Sistieren einer Galaktorrhö), ggf. auch am Verlauf des Laborwertes.
- Bei einem Prolaktinwert > 50 µg/l (>60ng/ml bzw. >1200 mIU/l) besteht die Indikation für eine MRT der Hypophyse. Auch bei niedrigeren Werten, aber Kopfschmerzen, lateralen Blickfeldausfällen o. ä. ist eine MRT sinnvoll.
Empfehlungen für die Praxis
- Cabergolin (Dostinex®) ist der Dopaminagonist der ersten Wahl
- einschleichende Behandlung z.B. 0,25 mg/Woche
- mit Abendessen beginnen
- typische Dosierung: 1 – 2 mg/Woche
- Prolaktinkontrolle: 4 Wochen nach Therapiebeginn. Bei Zieldosis in 3- bis 12-monatigen Intervallen
- Wenn Cabergolin > 3 mg/Woche langfristig: Echokardiografie wg. Risiko der Regurgitation an Herzklappen ab Anwendung von >3mg Cabergolin/Tag (!) erhöht sich das Risiko einer Klappeninsuffizienz etwa 50fach
- Bei Prolaktinomen mit Prolaktinanstieg unter Therapie oder neuen Symptomen wie Galaktorrhoe, Gesichtsfeldeinschränkungen, Kopfschmerz o.ä. sollte die MRT-Kontrolle bereits nach 3 Monaten erfolgen.
- Perimetrie-Kontrollen sind regelmäßig bei Makroprolaktinom mit Risiko für Chiasma-Syndrom durchzuführen.
- Knochendichtemessung, GnRH-Test o. Ä. sind bei Risiko für Komorbidität (wie Osteoporose, Hypopituitarismus) indiziert.
- Auslassversuch nach 2 Jahren, wenn Prolaktin-Spiegel normalisiert und MRT ohne Tumornachweis oder bei Mikroprolaktinom.
- Risikofaktoren für einen Rückfall sind Tumorgröße und hohe Prolaktinspiegel vor Therapiebeginn.

Schwangerschaft und Stillzeit
- In aller Regel wird die Medikation in der Schwangerschaft abgesetzt.
- Bei Mikroprolaktinom: Absetzen der Dopaminagonisten in der Schwangerschaft
- Bei Makroprolaktinom: In Absprache mit Neuroendokrinologie Absetzen der Dopaminagonisten in der Schwangerschaft, Verlauf beobachten
- Allfällige Symptome bei jeder Konsultation abfragen
- Perimetrie jedes Trimester
- Wenn medikamentöse Therapie erforderlich: Umstellung von Cabergolin auf Bromocriptin erwägen
- Stillen ist mit Mikro- und Makroprolaktinomen möglich
Literatur
Frank Nawroth. Hyperprolaktinämie. Springer Verlag; Der Gynäkologe; 07/2019
Melmed S, Casanueva FF, Hoffman AR, Kleinberg DL, Montori VM, Schlechte JA, Wass JA, Endocrine Society; Diagnosis and treatment of hyperprolactinemia: an Endocrine Society clinical practiceguideline. JClinEndocrinol 2011
Autor: A. Vidal
Überarbeitet: L. Gabriel, K. Schiessl
KSW-Version: 3.0, 08/2024
