Habituelle Aborte
InhaltsverzeichnisDefinition
Als Abort wird der Verlust einer Schwangerschaft bis zur 24. SSW bzw. bei einem Geburtsgewicht von <500 g bezeichnet.
Die Diagnose des wiederholten Spontanaborts wird gemäss WHO und AWMF-Leitlinie bei Vorliegen von ≥ 3 konsekutiven Aborten vor der 20. SSW gestellt.
Die ASRM definiert die wiederholten Spontanaborte bereits durch das Vorkommen von 2 konsekutiven Aborten.
Diese Definition umfasst Schwangerschaftsverluste sowohl nach spontaner Konzeption als auch nach ART, schliesst jedoch ektopische und Molenschwangerschaften (wenn sie als solche identifiziert werden) und Implantationsversagen aus.


Abbildungen aus AWMF 2020
Inzidenz
1-3% aller Paare im reproduktiven Alter sind von wiederholten Fehlgeburten betroffen.
Die Wahrscheinlichkeit einer Lebendgeburt ist unter anderem auch abhängig vom Alter:
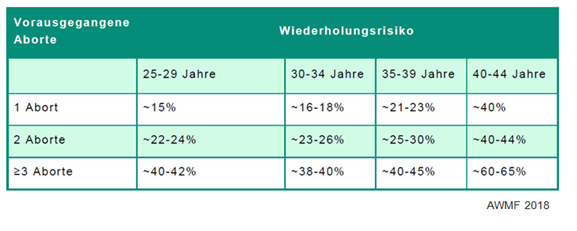
|
URSACHEN |
DIAGNOSTIK |
THERAPIE |
| LIFESTYLEANPASSUNGEN bei Mann und Frau |
||
|
Übergewicht (BMI>25)
|
BMI |
Gewichtsreduktion, Sport/Bewegung Reduktion Energieverbrauch, Steigerung Energiezufuhr, allenfalls fachphysiotherapeutische Unterstützung |
|
Noxen (Anamnese Partner)
|
Vermeidung/ Reduktion der Noxen Stressreduktion |
|
| GENETIK | ||
|
Numerische u. strukturelle Chromosomenaberrationen
|
Nicht routinemässig Karyotypisierung des Abortmaterials ab dem 3. Abort in Folge. Genetische Beratung und ggf. Karyotypisierung beider Eltern: CAVE: ausführliche Aufklärung vor Genetik inkl. Dokumentation! Nicht routinemässig von KK übernommen und braucht KoGu Anamnese Genetische Abklärung beim betroffenen Elternteil, ggf Partnerabklärung. |
Bei fehlender Aberration keine weitere genetische Abklärung Bei numerischer Aberration keine weitere Abklärung der Eltern Bei unbalancierter struktureller Aberration Abklärung der Eltern
|
| Monogenetische Erkrankungen |
Bei ICSI: Gemäss Schweizer Gesetzgebung
|
|
| ANATOMIE | ||
|
Kongenitale Malformationen/ Asherman-Syndrom
Polypen, Myome, Adenomyose |
2-D Sonographie, 3-D Sonographie Bei genitalen Malformationen: Ausschluss Nieren- und Skelett-Malformationen
|
Operative Korrektur durch hysteroskopische Resektion bei Septum über 10 mm oder Asherman-Syndrom Bei U3 (Bicorporeal Uterus) und bei U4 (Hemi-Uterus) ist keine operative Korrektur empfohlen.
Resektion von Polypen, subserösen Myomen |
| MIKROBIOLOGISCH | ||
|
Chronische Endometritis |
CAVE: Endometriumbiopsie mit immun-histochemischem Nachweis von Plasmazellen mit Antikörpern gegen CD 138 |
Antibiotische Prophylaxe mit Doxycyclin 100mg 2x/Tag für 14 Tage |
| ENDOKRINOLOGISCH | ||
|
Schilddrüsenfunktionsstörungen (Bei manifester Hypo-und Hyperthyreose) PCOS mit Insulinresistenz/Diabetes mellitus, Hyperinsulinämie und Adipositas
Prolaktin |
TSH, Anti-TPO, ggf. TRAK
PCO LABOR
|
Korrektur der Schilddrüsen-funktionsstörung Wenn euthyreot, dann keine Therapie mit L-Thyroxin auch bei positiven TPO-Antikörpern. Metformin bei Insulinresistenz (2- bis 3-mal 500mg/Tag)
Ggf. Dostinex
|
| IMMUNOLOGISCH | ||
|
Autoimmunologisch (Antiphospoholipid-Syndrom, APS; aktiviertes Autoimmunsystem?)
Zöliakie |
Diagnosekriterien beachten Lupus-Antikoagulans, Anticardiolipin-AK, Anti-β2-Glykoprotein-AK ACA IgG und IgM
Nachweis IgA gegen Gewebstransglutaminase bei symptomatischen Patientinnen, Dünndarmbiopsie |
Low-dose Aspirin und Fragmin ab positivem SST: ASS bis 34.SSW und Fragmin bis 6 Wochen pp Nur in Studien Umstritten und nur in Studien: Intravenöse Immunglobuline Lipidinfusionen
Glutenfreie Ernährung |
| HÄMATOLOGISCH | ||
|
Thrombophilie |
Screening indiziert bei habituellen Aborten und thromboembolischen Risiken/Ereignissen: APC-Resistenz oder homo- oder heterozygote Faktor-V-Leiden-Mutation, Prothrombin-Mutation, Protein C und S, Antithrombin III (MTHFR-Gen nicht indiziert) |
Fragmin gewichtsadaptiert
Low-dose Aspirin ab positivem SST |
| IDEOPATHISCH | Duphaston 10mg 2x/Tag oder Utrogestan 200mg abends |
Literatur
ESHRE Guideline: Recurrent pregnancy loss, February 2023
AWMF-Leitlinie „Diagnostik und Therapie bei Frauen mit wiederholten Fehlgeburten“, August 2022
Van Dijk et al., Recurrent pregnancy loss: diagnostic workup after two or three pregnancy losses? A systematic review of the literature and meta-analysis, Hum Reprod Update, April 2020
Autor: L. Gabriel. S. Brylski
Autorisiert: K. Schhiessl
KSW Version: 3.0, 12/2024
