FGM/C (Female Genital Mutilation/Cutting)
28.03.24 - Ergänzung Link zu FGMhelp
09.02.24 - V2.0, 02/2024 Anpassung KISIM
- Definition und Klassifikation der WHO
- Komplikationen
- Soziokultureller Hintergrund
- Verbreitung
- Rechtliches
- Triage von FGM-Betroffenen / Ansprechpersonen
- Genereller Umgang mit FGM-Betroffenen
- FGM Sprechstunde
- Peripartales Management
- Therapie
- Kontakte und Dokumentation FGC-Arbeitsgruppe
- Literatur
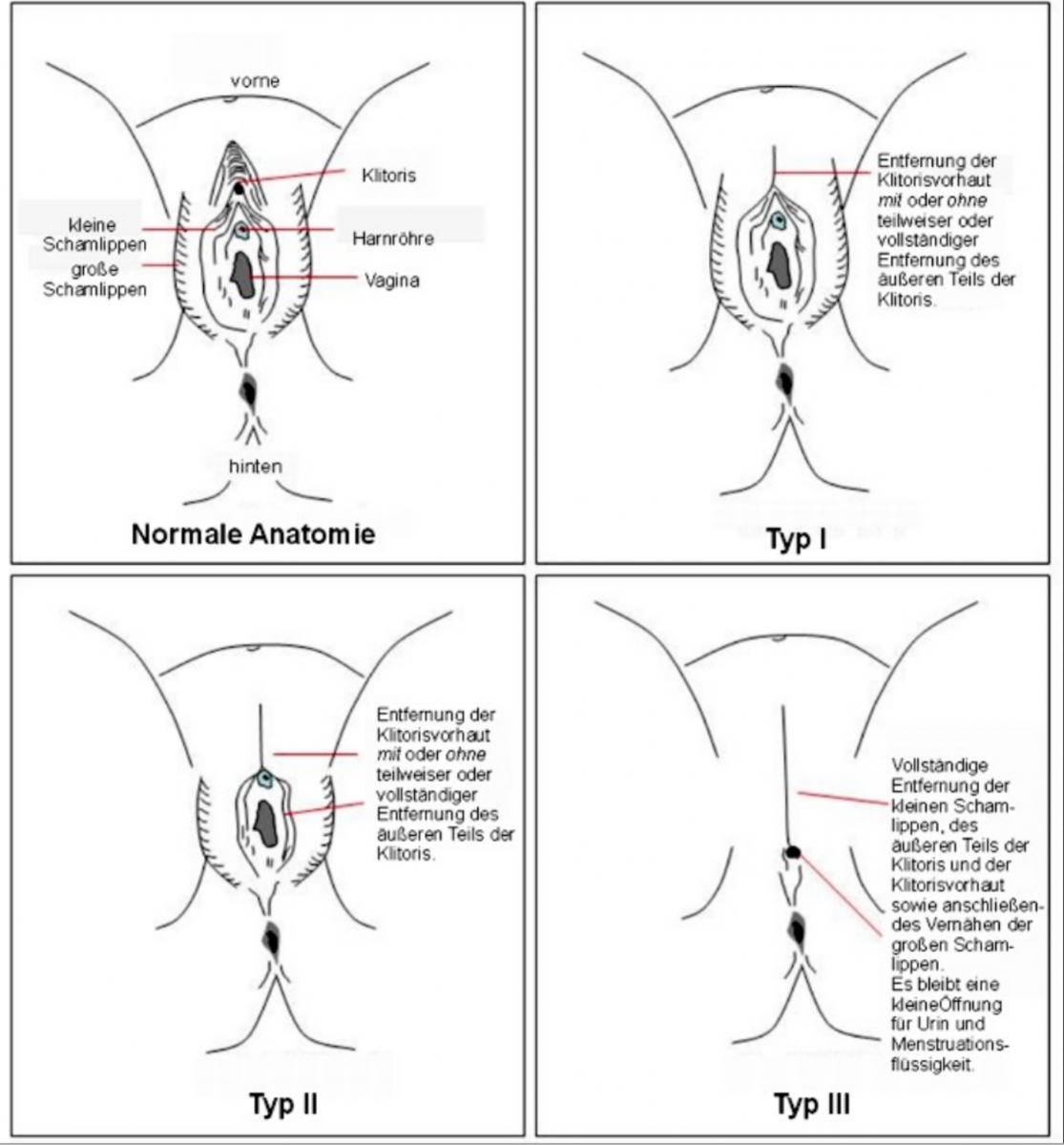
Definition und Klassifikation der WHO
Weibliche Genitalbeschneidung beinhaltet Eingriffe die vorsätzlich, aus nicht-medizinischen Gründen die weiblichen Genitalorgane verändern oder verletzen.
Es gibt keinen medizinischen Vorteil der Beschneidung.
-
Typ I: Partielle oder totale Exzision der Klitoris und/oder der Vorhaut der Klitoris (Klitoridektomie)
- Typ Ia: Entfernung der Klitorisvorhaut
- Typ IIb: Entfernung der Klitoris und der Vorhaut
-
Typ II: Partielle oder totale Entfernung der Klitoris mit partieller oder totaler Amputation der Labia minora
- Typ IIa: Nur Entfernung der Labia minora
- Typ IIb: Partielle oder totale Klitoridektomie und Entfernung der Labia minora
-
Typ III: Infibulation oder Pharaonische Inzision, Entfernung der ganzen oder eines Teiles der äusseren Genitalien und Zunähen des Orificium Vaginae bis auf eine minimale Öffnung. Mit oder ohne Klitoridektomie
- Typ IIIa: Entfernung und Vernähung der Labia minora
- Typ IIIb: Entfernung und Vernähung der Labia majora
- Typ IV: Diverse, nicht klassifizierte Praktiken
Komplikationen
⇒ Können bei allen Formen der Beschneidung auftreten
Akute Komplikationen
- Infektionen: Lokal, generalisiert bis septischer Schock, HIV/Tetanus
- Urinretention, Dysurie
- Hämorrhagie, Verletzung benachbarter Organe
- Traumatisierung
Chronische Komplikationen
- Dyspareunie/Apareunie, Perinealrisse beim Koitus, chronische Vaginitis
- Infertilität/Sterilität
- Menorrhagie/Dysmenorrhoe, Hämatokolpos, Endometritis, Adnexitis
- Rezidivierende Harnwegsinfekte
- Inkontinenz/Fistelbildung
- Abszesse/Kelloid/Dermoidzysten/Neurome
- PTSD
- Unter der Geburt:
- Perinaelrisse/Perineale Wundinfektion
- Katheterapplikation/Vaginalunteruchung erschwert
- Verlängerung der Austreibungsphase
Soziokultureller Hintergrund
- Beschneidungen gibt es seit mehr als 2000 Jahren und wird in den betroffenen Regionen religionsübergreifend durchgeführt.
- Multifaktorielle Gründe für Beschneidungen:
- Tradition, Initiationsritus, Reinheitsgebot/ Hygienische Gründe, Förderung der Fruchtbarkeit
- Bewahrung der Jungfräulichkeit, eheliche Treue, Voraussetzung für die Heiratsfähigkeit, Bewahrung der Familienehre, Steigerung der sexuellen Befriedigung des Mannes.
- Angst vor männlicher Inkompetenz verursacht durch die Klitoris, Angst vor überdimensionalem Wachstum von Schamlippen/Klitoris, Angst vor dem Tod des Neugeborenen nach Kontakt mit der Klitoris
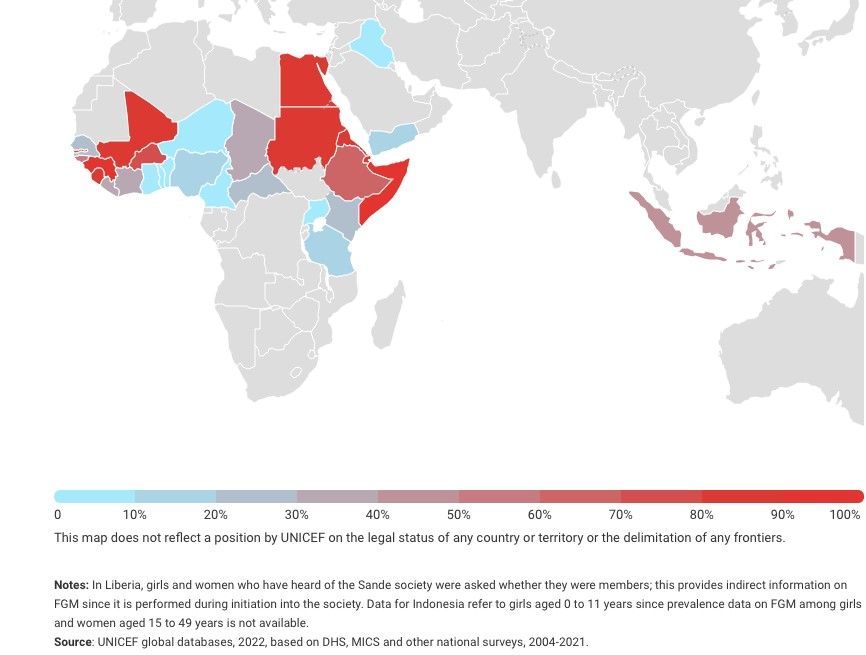
Auch betroffen können sein: Frauen aus Indien, Pakistan, Sri Lanka, Arabische Emirate, Oman, Peru und Kolumbien.
Der Beschneidungstyp variiert von Land zu Land.
Die Beschneidung wird bis zum 15. Lebensjahr durchgeführt, meist vor dem 5. Lebensjahr, oft auch im Neugeborenenalter.
Art. 124 Strafgesetzbuch StGB (SR 311.0)
1 Wer die Genitalien einer weiblichen Person verstümmelt, in ihrer natürlichen Funktion erheblich und dauerhaft beeinträchtigt oder sie in anderer Weise schädigt, wird mit Freiheitsstrafe bis zu zehn Jahren oder Geldstrafe nicht unter 180 Tagessätzen bestraft.
2 Strafbar ist auch, wer die Tat im Ausland begeht, sich in der Schweiz befindet und nicht ausgeliefert wird.
§ 27 GesG
1 Bewilligungsinhaberinnen und -inhaber haben aussergewöhnliche Todesfälle umgehend der Strafverfolgungsbehörde zu melden.
2 Sie sind berechtigt, der Strafverfolgungsbehörde Wahrnehmungen zu melden, die auf ein Verbrechen oder Vergehen gegen Leib und Leben, die öffentliche Gesundheit oder die sexuelle Integrität schliessen lassen.
Art. 364 StGB
Ist an einem Minderjährigen eine strafbare Handlung begangen worden, so sind die an das Amts- oder das Berufsgeheimnis (Art. 320 und 321) gebundenen Personen berechtigt, dies in seinem Interesse der Kindesschutzbehörde zu melden.
Triage von FGM-Betroffenen / Ansprechpersonen
- bei Fragen zur Triage: Jessica Sassone
- Dolmetscher / Multiplikatorinnen organisieren: Ambulatorium
-
Vulvasprechstunde / Operatives Vorgehen: Vulva-Team
- FGM-Sprechstunde: FGM-Team
- Kinder- und Jugendgynäkologie (Mädchen bis 18 Jahre): Dorit Hoffmann
- Schwangerschaft: Nicole Gutmann, Geburtshilfe Arzt/Ärztin
- Kontakt / Zuweisungen über Ambulatorium: frauenklinik@ksw.ch
Genereller Umgang mit FGM-Betroffenen
- Ansprechen von FGM vor dem Untersuch, damit man nicht davon überrascht wird und ein erschrecktes Gesicht zeigt:
- "Sie kommen aus einem Land, wo viele Frauen von Beschneidung betroffen sind…"
- "Haben sie schon mal mit einer medizinischen Fachperson darüber gesprochen?“
- Information über die FGM-Sprechstunde, egal, ob die Patientin mit einem FGM-assoziierten Problem kommt
- Abgabe von Infomaterial www.maedchenbeschneidung.ch
- FGM in der Diagnoseliste inkl. Typ notieren
Beachte:
- Nicht von Verstümmelung sondern Beschneidung sprechen.
- Nicht jede Frau ist von Komplikationen betroffen.
- Es gibt Frauen, die nicht wissen, ob sie beschnitten sind und sich nicht an die Beschneidung erinnern können.
- In den Entscheid, dass eine Beschneidung durchgeführt wird, ist oft die erweiterte Familie miteinbezogen: Kultureller Background muss beachtet werden.
FGM Sprechstunde
⇒ Reine Frauensprechstunde
Sorgfältige Anamnese mit Multiplikatorin
- Typ der Beschneidung, Alter zum Zeitpunkt der Beschneidung
- Mögliche Komplikationen
Beachte: Der Frau ist oft nicht bewusst, dass ihre Beschwerden mit der Beschneidung in Zusammenhang stehen - Sexuelle Probleme
- Einstellung der Patientin und ihres Ehemannes bezüglich FGM
Untersuchung
- Schematische Darstellung der Anatomie, anhand von Skizzen
- Untersuchung mit Virgospekulum, ggf. Rektalschall
- Schematische Darstellung der Anatomie, anhand von Skizzen (keine Fotos!) evtl. mit der Frau die Vulva mit dem Handspiegel anschauen
Prozedere
- De-Infibulation ansprechen, besonders wenn indiziert
- Rechtslage in der Schweiz erklären / Präventionsgespräch
- Abgabe von Infomaterial www.maedchenbeschneidung.ch
In der Schwangerschaft
- Defibulation möglichst um 20.-26. SSW planen
- Episiotomie unter der Geburt nur bei stark vernarbter Vulva
vorher ansprechen
Es gelten dieselben Indikationen für Episiotomie wie bei nicht beschnittenen Frauen - Information, dass bei einer Deinfibulation unter Geburt keine Reinfibulation vorgenommen wird
- Hinweis auf Geburtsvorbereitungskurse für Migrantinnen
Wunsch nach Rekonstruktion der Klitoris
Eine multidisziplinäre Herangehensweise ist notwendig.
Bei chronischem Schmerz ist ggf. eine Operation zur Entfernung von Neurinomen oder Narbengewebe notwendig.
Dokumentation
FGM-Sprechstunde: ausführlicher KISIM-Eintrag inkl. Multiplikatorinnen
Präoperativ / bei Zuweisungen: Bericht
Präpartal: Dokumentation z. B. als Pränatalbericht
Peripartales Management
⇒ FGM -Sprechstundenbericht / Pränatal-Bericht beachten.
Sub partu
- Kein Bericht vorliegend: Ist die Frau infundibuliert?
- Ja: Wenn möglich hinzuziehen von jemandem aus dem FGM-Kernteam.
- Falls nicht möglich: Aufklärung über De-Infibulation sub partu und Re-Infibulations-Verbot.
- Defibulation immer unter PDA oder Lokalanästhesie vornehmen.
- Evtl. Defibulation auch im Falle einer sekundären Sectio erwägen.
- Dokumentation der Beschneidung im Geburtsbericht inkl präpartale Aufklärung und Prozedere
Geburtsnachsorge nach Defibulation unter der Geburt
3-4 Wochen postpartal, Termin in FGM-Sprechstunde organisieren, Info an Zuweiser:in im Austrittsbericht
- Nochmals Ansprechen der veränderten Anatomie und Physiologie bei Defibulation unter der Geburt
- Präventionsgespräch im Falle der Geburt eines Mädchens, Frage nach älteren Schwestern
Therapie
Deinfibulation
Indikationen
- Unmöglichkeiten von PAP-Abstrichen
- Curettage bei Fehlgeburt oder Interruptio
- Schwierigkeiten bei Miktion, Geschlechtsverkehr, FGM assoziierte Dysmenorrhoe
- Rezidivierende Infektionen, Einschlusszysten
Operation
- Anästhesie: Lokalanästhesie mit Emla zur Vorbereitung oder Kurznarkose
- Anästhesieabklärung: Ambulante Anästhesiesprechstunde, OP-Risiko niedrig
- Ambulanter Eingriff
- Aufklärung: Allgemeiner Aufklärungsbogen SGGG in Vulvasprechstunde
Operationstechnik Deinfibulation
- Einführen einer Gefässklemme unterhalb der Inzisionszone
- Eröffnung mit der Schere bis zur Darstellung der Urethra
- (Bedecken der Klitoris mit Haut, damit diese nicht hypersensibel wird)
- Wundverschluss mittels Einzelknopfnaht (Verschluss Stich für Stich am Wundrand jeder Seite) oder mit überwendlicher Naht mit Vicryl Rapid 3-0 oder 4-0
Postop-Prozedere
- Nachkontrolle in der FGM-Sprechstunde 5-7 Tage nach dem Eingriff
- 2 Wochen nur Duschen, kein GV, keine Tampons
Klitorisrekonstruktion
Individueller Entscheid nach ausführlicher längerer Beratung und je nach Befund
Multidisziplinäres Vorgehen
- Psychosexuelle Therapie
- Gesundheitsbildung, Aufklärung über Anatomie und Funktion der Sexualorgane
- Aufklärung über kulturelle Missverständnisse und Mythen bezüglich der Klitoris
Postop-Procedere siehe De-Infibulation
Abdulcadir visual learning tool defibulation (You Tube Video)
Kontakte und Dokumentation FGC-Arbeitsgruppe
-
CARITAS: Netzwerk gegen Mädchenbeschneidung Schweiz / Caritas: Allgemeine & rechtliche Fragen zu FGM, Beratung von Fachpersonen, Vermittlung von Multiplikatorinnen
Frau Denise Schwegler & Simone Giger, Projektverantwortliche dschwegler@caritas.ch, sgiger@caritas.ch Tel. 041-419 23 55 -
E.L.B.E: Fachstelle für Lebensfragen
Frau Hildegard Pfäffli Murer, Stellenleiterin, info@elbeluzern.ch I Tel. 041-210 38 87
Führen eine anonyme Datenbank über FGC-Betroffene
Daten der Frauen (Initialen, Alter und Typ der Beschneidung) an frauenklinik@ksw.ch -
FGMhelp: Miteinander gegen weibliche Genitalbeschneidung
Informationen für Fachpersonen
Abdulcadir J et al: A systematic review of the evidence on clitoral reconstruction after female genital mutilation/cutting. Int J Gynaecol Obstet. 2015 May;129(2):93-7
Abdulcadir J et al: Female Genital Mutilation: A Visual Reference and Learning Tool for Health Care Professionals. Obstet Gynecol. 2016 Nov;128(5):958-963.
RCOG Female Genital Mutilation and its Management Green-top Guideline No. 53, July 2015
Abdulcadir J et al: Posttraumatic Stress Disorder Relapse and Clitoral Reconstruction After Female Genital Mutilation. Obstet Gynecol. 2017 Feb;129(2):371-376
Abdulcadir J et al: Defibulation: A Visual Reference and Learning Tool. J Sex Med. 2018 Apr;15(4):601-611
Leye E et al: Health care in Europe for women with genital mutilation. Health Care Women Int. 2006 Apr;27(4):362-78.
WHO study group on female genital mutilation and obstetric outcome: Female genital mutilation and obstetric outcome: WHO collaborative prospective study in six African countries* Lancet 2006; 367: 1835-41
Autor: G. Meili, R. Zachariah
KSW-Version: 2.0 / 02.2024
