Endometriumkarzinom
Inhaltsverzeichnis- Zugrundeliegende Leitlinien
- Eintrittswege in das Gynäkologische Tumorzentrum
- Diagnostik
- Pathologische Befundung gemäss Nomenklatur WHO Stadieneinteilung nach AJCC oder UICC
- Endometriumkarzinom Molekulare Analysen Policy KSW 2023
- Tumorboard
- Therapie
- Literatur
Zugrundeliegende Leitlinien
Die Diagnostik, Therapie und Nachsorge des Endometriumkarzinoms richtet sich nach den aktuellen S3-Leitlinien.
S3-Leitlinie Endometriumkarzinom
Endometrial Cancer (ESMO)
Uterine Neoplasms (NCCN)
Dieser Artikel konkretisiert KSW-spezifische Verfahrensanweisungen.
Eintrittswege in das Gynäkologische Tumorzentrum
Die Patientinnen werden in der gynäkologischen Tumorsprechstunde vorgestellt. ZuweiserInnen sind vor allem GynäkologInnen und HausärztInnen.
Die Verteilung der Zuständigkeiten ist wie folgt:
|
Malignom, gesichert |
Allg. Gyn. Ambulatorium |
Gynäkologische Tumor-sprechstunde |
Nieder-gelassene ÄrztInnen |
Gyn. stationär |
|
prästationäre Vorstellung |
|
x |
|
|
|
Chefvorstellung/ |
|
x |
|
|
|
Abschluss-gespräch |
|
x |
|
x |
|
Nachsorge |
|
(x) |
x |
|
|
Postmeno-pausenblutung ohne |
Allg. Gyn. Ambulatorium |
Gynäkologische Tumor-sprechstunde |
Nieder-gelassene ÄrztInnen |
Gyn. stationär |
|
prästationäre Vorstellung |
x |
x |
|
|
|
Aufklärungs-gespräch |
x |
(x) |
|
|
|
Abschluss-gespräch |
(x) |
(x) |
x |
|
|
Nachsorge |
|
(x) |
x |
|
Präoperativ / Sprechstunde bei Erstdiagnose
Anamnese
Familienanamnese / Genetik
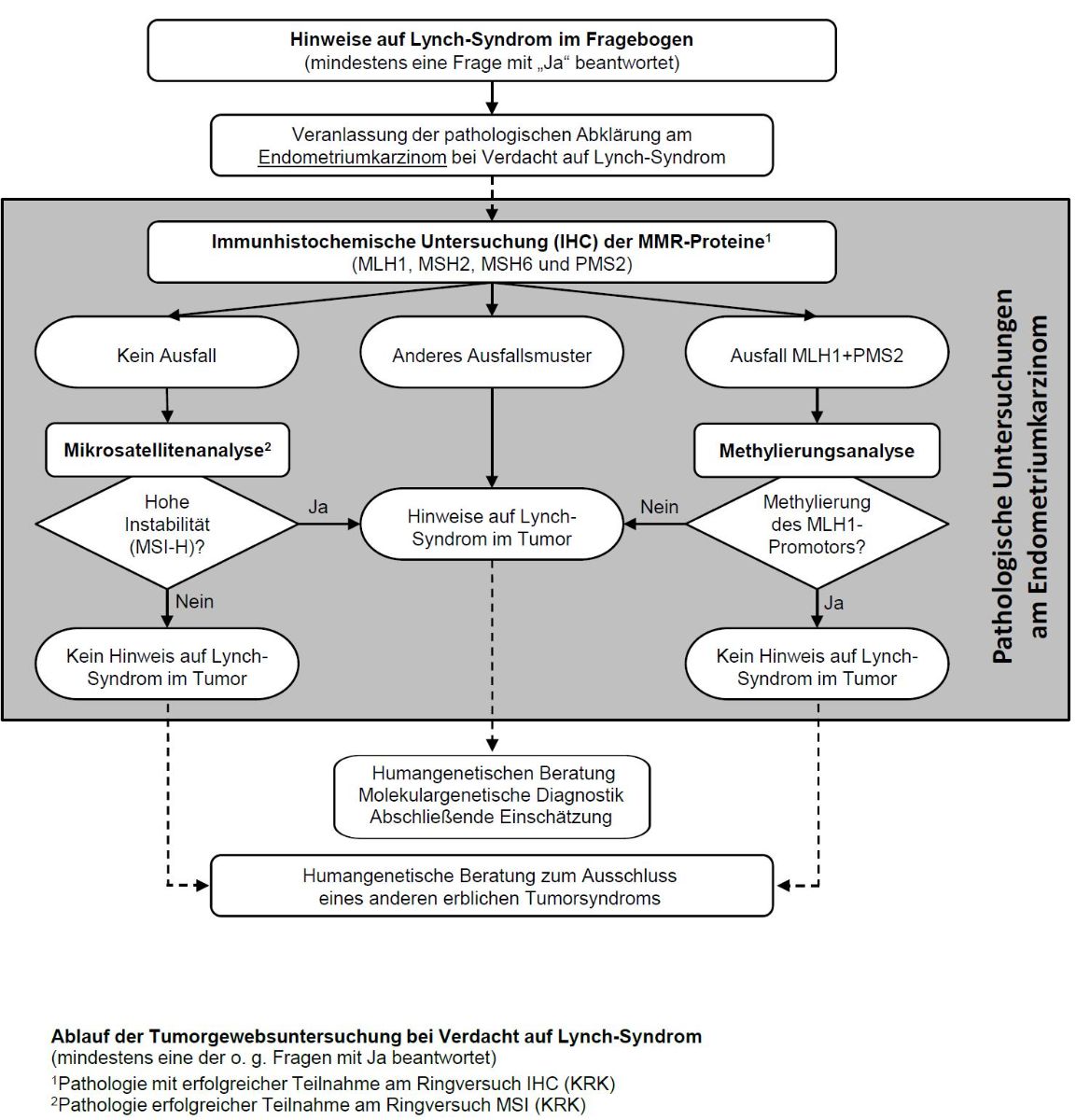
- Alle Endometriumkarzinom-Proben: MMR Status/ MSI (MMR-IHC)
- Genetische Beratung bei familiärer Belastung unabhängig vom MMR Status
- Lynch-Syndrom Fragebogen
https://portal.ksw.ch/dep/tuz/gb/Dokumentablage/GTZ_FragebogenGenetikfragebogen_Endometrium-Ca_V2020.pdf
Untersuchung:
- Spiegeleinstellung, histologische Sicherung falls noch nicht erfolgt
- Rektovaginale Palpation
- Transvaginaler Ultraschall (Invasionstiefe <50%, oder >/= 50% Myometrium, Invasion Zervixstroma, Lymphknoten)
- Brustkontrolle
Bildgebung:
- MRT zur Evaluation der MI und Stromainfiltration Zervix, falls TVUS limitiert
- CT zum Ausschluss Fernmetastasen
- MRT und CT immer bei primärer Strahlentherapie
Labor:
- In der Anästhesiesprechstunde nach Verordnung
- Serös, klarzellig: CA125 Baseline einmalig
Anmeldung Tumorboard
GON-Erstkontakt
Nachsorge
Nachsorge bei gynäkologischen Tumoren
Empfehlungen gynäkologisch onkologische Nachsorge, AGO, [1]
6 Wochen postoperativ findet ein Gespräch mit der GON statt, die Patientin wird hierfür durch die GON aufgeboten.
Rezidiv-Diagnostik
Zusätzlich zur Untersuchung und Anamnese wie bei Erstdiagnose
- Falls zugänglich zytologische/ histologische Sicherung
- Sonografie vaginal und abdominal
- CT Thorax, Abdomen
- PET-CT bei V.a. Oligometastasierung und Frage nach Operabilität
- ggf. MRT Becken (insbesondere Beurteilung Abgrenzung Blase), ggf. Koloskopie/Rektoskopie, ggf. Zystoskopie
Genetik
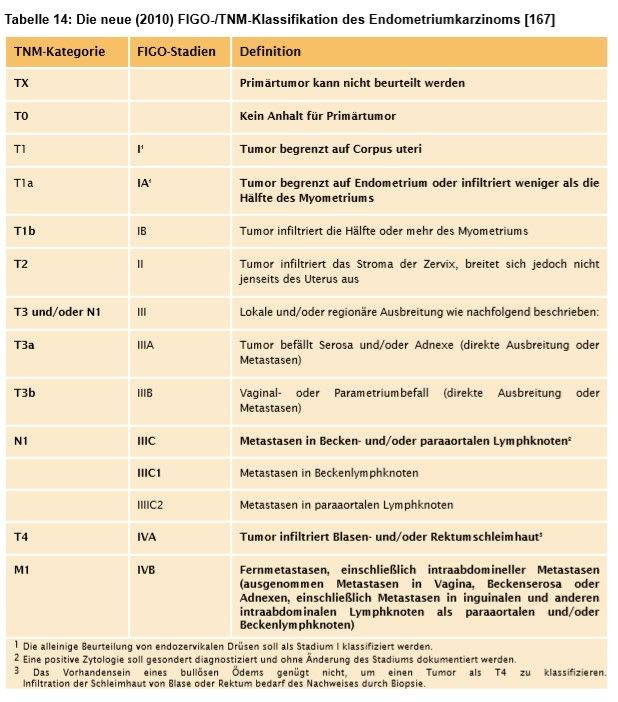
Pathologische Befundung gemäss Nomenklatur WHO Stadieneinteilung nach AJCC oder UICC
FIGO/TNM Stadieneinteilung [2]
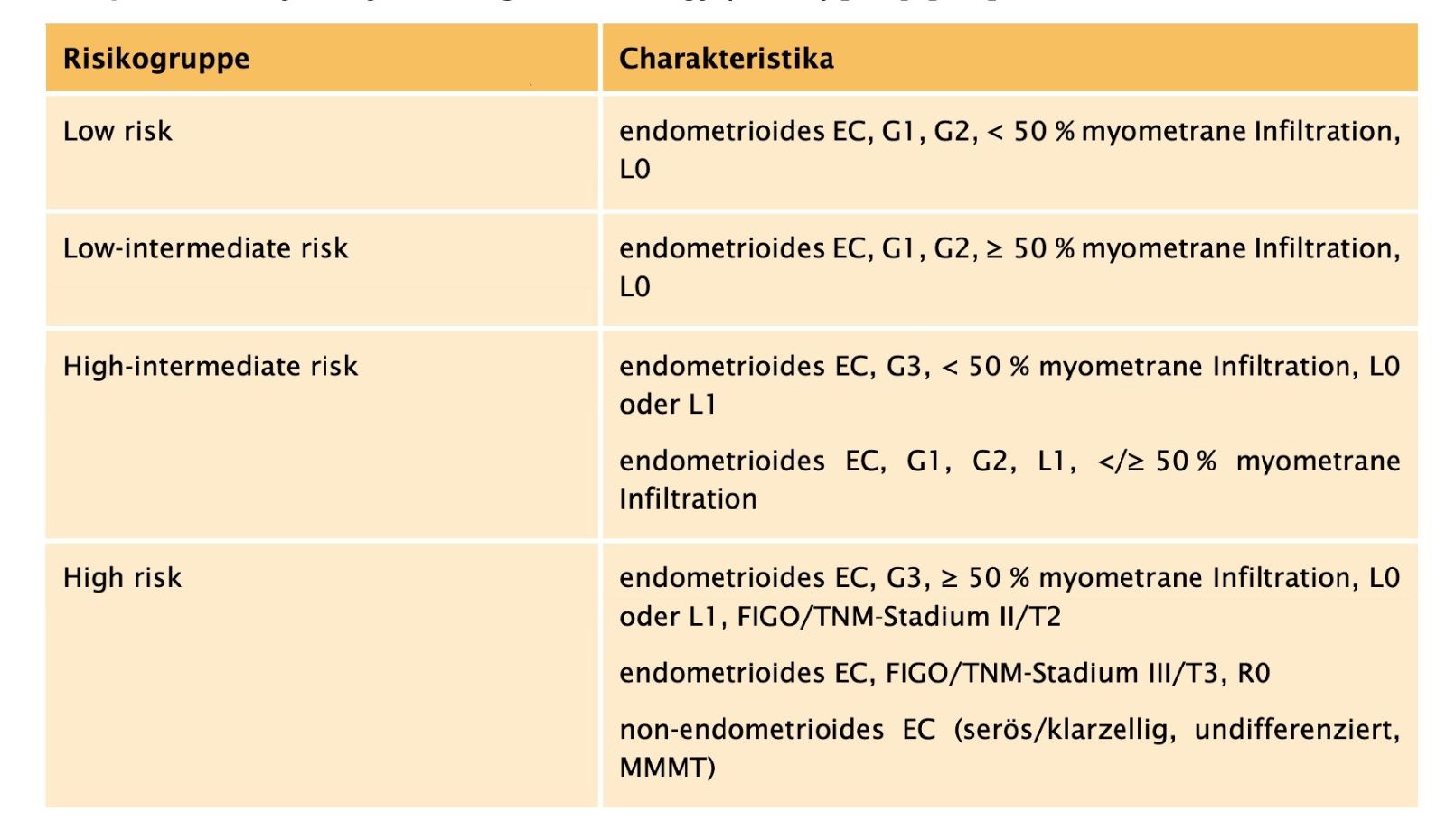
Daraus ergibt sich folgende Risikoklassifizierung nach [2]:
Die Empfehlungen der ESGO beinhalten seit 2021 die molekularpathologische Klassifikation [3]:
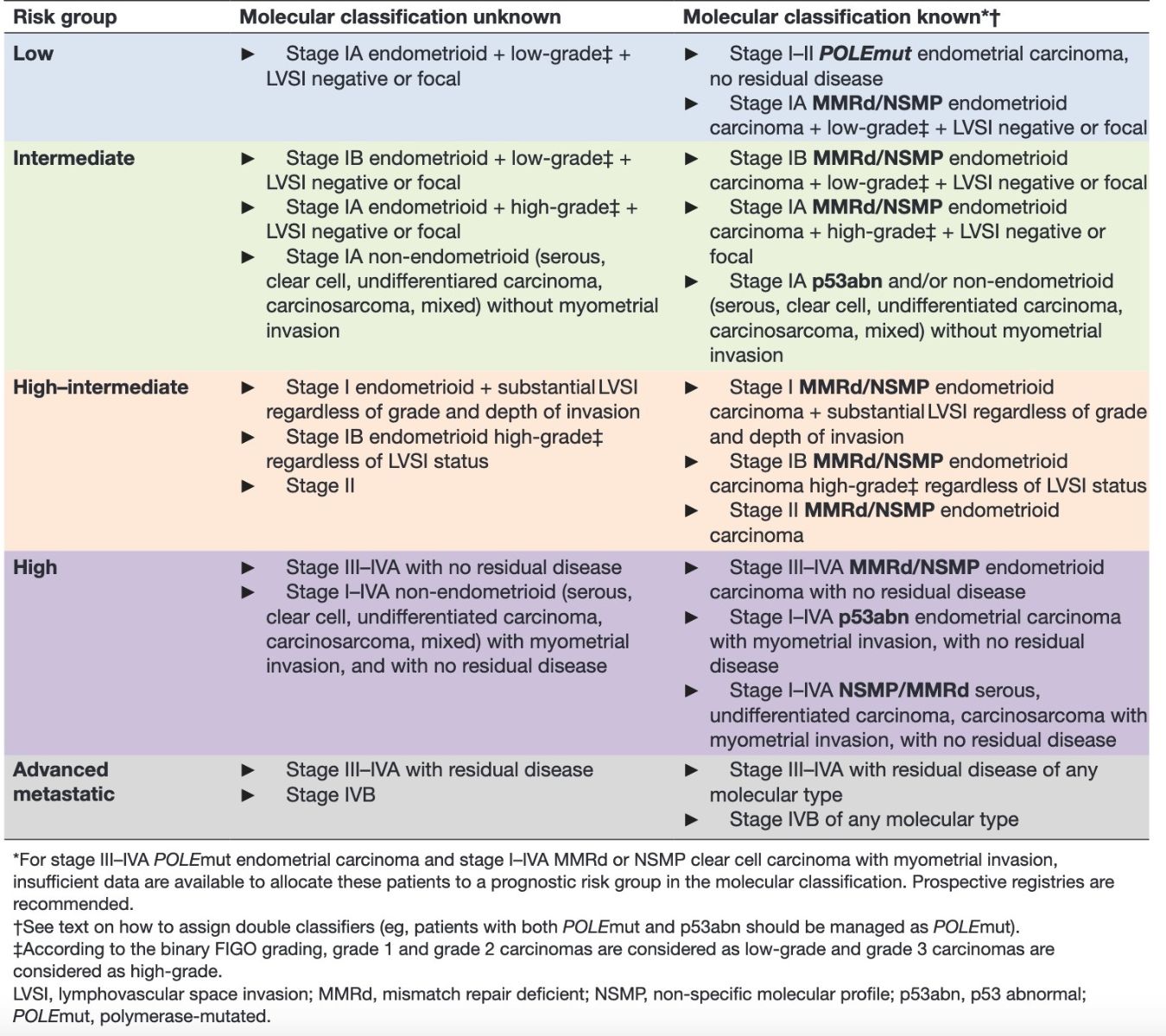
Entscheidungs-Elemente:
- Stadium
- Grading (low /high)
- LVSI
- IHC: p53, MMR
- NGS: POLE
Endometriumkarzinom Molekulare Analysen Policy KSW 2023
für ALLE an der Curettage:
- MMR
- p53 IHC
Tumorboard Beschluss (postoperativ):
POLE (an der Curettage) NUR wenn MIND. 1 dieser Kriterien vorliegt:
- p53 abnorm
- Stadium FIGO IB oder FIGO II
- G3
- LVSI (substantiell)
-
keine POLE-Testung für alle anderen
Tumorboard
Es gelten die Richtlinien zum Tumorboard des Tumorzentrums des Kantonsspital Winterthurs.
Vorgestellt werden
- Alle Patientinnen nach histologischer Sicherung und vor der ersten Therapie
- Alle Patientinnen nach Ersttherapie
- Patientinnen bei Verdacht auf das Auftreten eines Rezidivs oder von neuen Metastasen
Die Möglichkeit einer Studienteilnahme wird grundsätzlich diskutiert.
Der Eintrag ins Tumorregister erfolgt nach Aufklärung der Patientin (Broschüre Tumorregister).
Therapie
Primärtherapie gemäss Leitlinien, stadiumgerecht [2]
Operative Therapie
- Minimal invasiv, falls gemäss Leitlinien möglich
- Zu Beginn Tubenverschluss zur Vermeidung von intraperitonealer Tumorzellverschleppung
- Die Sentinel-Lymphknotenmarkierung und -biopsie gilt bei uns am Zentrum auch ausserhalb von klinischen Studien und entsprechend den Schweizer Leitlinien beim endometrioiden Adenokarzinom des Corpus uteri cT1a G3 sowie cT1b G1 und G2 als Standardverfahren. Voraussetzung ist die Detektion eines Sentinel-Lymphknotens beidseits und die Durchführung eines Ultrastagings aller Sentinel-Lymphknoten durch die Pathologie.
|
FIGO Stadium |
Primärtherapie/ Operation |
|
FIGO I |
Laparoskopische HE Typ A nach Querleu/Morrow + Adnexe bds., Zytologie
|
|
FIGO II |
Laparoskopische HE Typ A nach Querleu/Morrow + Adnexe bds., Zytologie
|
|
FIGO III |
HE, Adnexe bds., Zytologie, SNB-ICG oder pelvine und paraaortale LNE mit Ziel der Komplettresektion, d.h. ggf. mit Deperitonealisierung des Beckens bei peritonealem Befall, (partieller) Kolpektomie bei Vaginalbefall, oder HE Typ C nach Q/M bei Parametrienbefall, Omentektomie bei seösem und undiff. Typ. Zugangsweg: LS oder endoskopisch (in Abhängigkeit von Befund, ggf. Konversion intraoperativ) |
|
FIGO IV A (Einzelfall-entscheidung) |
Vordere und/oder hintere Exenteration oder Supportive OP (Harn und/oder Stuhlableitung) |
|
FIGO IV B (Einzelfall-entscheidung/ OP=Ausnahme) |
Ggf. Palliative OP Ggf. Debulking analog zum Ovarialkarzinom bei Option der Komplettresektion |
|
Inoperabilität |
Primäre Strahlentherapie und/oder Systemtherapie (z.B. Chemo-/ endokrine Therapie; Studienteilnahme Indikation in Abhängigkeit der Tumorausbreitung |
Operative Therapien Primär OP nach [4]
Therapie bei Rezidiv und Metastasen
- Resezierbare lokoregionare und intraabdominelle Rezidive sollten primär operiert werden, sofern eine Komplettresektion erfolgen kann.
- Bei Inoperabilitat des lokoregionaren Rezidivs sollte eine Strahlentherapie durchgeführt werden.
- Sind weder Operation noch Strahlentherapie des Lokalrezidivs möglich oder onkologisch sinnvoll, kann eine palliative Systemtherapie durchgeführt werden.
- Bei Vorliegen von extraabdominellen Fernmetastasen sollte über die Möglichkeit der operativen, strahlentherapeutischen oder systemtherapeutischen Optionen individuell entschieden werden.
Literatur
- Empfehlungen gynäkologisch onkologische Nachsorge, AGO (Arbeitsgemeinschaft für gynäkologische Onkologie und Brustgesundheit der SGGG), 2009.
- Leitlinienprogramm Onkologie (Deutsche Krebsgesellschaft, Deutsche Krebshilfe, AWMF): Diagnostik, Therapie und Nachsorge der Patientinnen mit Endometriumkarzinom, Langversion1.0, 2018, AWMF Registernummer: 032/034-OL, http://www.leitlinienprogramm-onkologie.de/leitlinien/endometriumkarzinom/
- Concin N, Matias-Guiu X, Vergote I et al. ESGO/ESTRO/ESP guidelines for the management of patients with endometrial carcinoma. Int J Gynecol Cancer 2021;31:12-39. doi: 10.1136/ijgc-2020-002230
- Du Bois A, Kümmel S. Therapiestandards der Kliniken für Gynäkologie & Gynäkologische Onkologie. Kliniken Essen-Mitte (KEM), Essen, Deutschland.2020.
Autor: S. Meili
KSW Version: 3.0, 04/2025
